Leefstijl en hart- en vaatziekten: hoe jij het risico kunt verkleinen
De leefstijl speelt een cruciale rol bij het risico op hart- en vaatziekten. Factoren zoals een hoge bloeddruk, roken, voeding, lichaamsbeweging en stress beïnvloeden het risico sterk. Volgens wetenschappelijk onderzoek kunnen leefstijlveranderingen de meeste voortijdige hartinfarcten voorkomen. In dit artikel lees je wat hierover in de wetenschap bekend is en krijg je praktische tips om zelf aan de slag te gaan met een gezondere leefstijl.

De leefstijl is bepalend voor het risico op hart- en vaatziekten
Wat uit de wetenschap bekend is en wat jij hiermee kunt
Leestijd 21 minuten
Kernpunten uit dit artikel:
De leefstijl bepaalt het risico Tot 90 procent van de kans op hart- en vaatziekten wordt beïnvloed door de leefstijl, zoals door roken, voeding en beweging.
Metabole disfunctie Verstoring in de stofwisseling verhoogt het risico op hartziekten en wordt veroorzaakt door insulineresistentie en chronische laaggradige ontstekingen.
LDL-cholesterol Naast het niveau van LDL-cholesterol blijkt ook de grootte van LDL-deeltjes belangrijk voor het risico op hart- en vaatziekten.
Effect leefstijlaanpassingen Als iemand in staat is om gezonder te gaan eten, meer te bewegen, minder alcohol te drinken of te stoppen met roken, dan verlaagt dat het sterfterisico meer dan alleen met statines.
Ultrabewerkt voedsel Het is raadzaam de inname van geraffineerde koolhydraten te verminderen en voor voeding met een lage suikerpiek te kiezen.
Koolhydraatbeperkt dieet Onderzoek toont aan dat een koolhydraatarm dieet het meest effectief is voor het verminderen van de risicofactoren voor hart- en vaatziekten.
Vet in voeding Nieuwe studies tonen dat vet in het dieet het risico op hart- en vaatziekten niet per se verhoogt. Met vet uit olijfolie, avocado’s en vette vis daalt het risico zelfs.
Individueel advies Leefstijlaanpassingen moeten onder begeleiding van een medische professional worden gedaan.
1. Introductie
De leefstijl bepaalt 90 procent van het risico op een hartinfarct en 90 procent van de kans op een herseninfarct. Kortom, wat je dagelijks doet maakt een enorm verschil. Iedereen weet dat roken een belangrijke risicofactor is, maar wat kun je doen behalve stoppen met roken (áls je al rookt) om het risico op hart- en vaatziekten te verminderen?
In dit artikel halen we de wetenschap erbij. We laten bewijs zien dat de leefstijl het risico op hart- en vaatziekten bepaalt. We nuanceren met nieuw onderzoek het heersende ‘eet minder vet’-advies. We vergelijken het effect van het verlagen van LDL-cholesterol met medicijnen met het effect van leefstijlverandering op sterfterisico, met een opvallende uitkomst. En gaan dan in op een van de belangrijkste oorzaken van hart- en vaatziekten: metabole disfunctie, met als verschijningsvormen insulineresistentie, obesitas, diabetes type 2 en afwijkende vetwaarden in het bloed. We leggen uit wat metabole disfunctie is, hoe je het vaststelt en wat je er met je dieet en andere leefstijlaanpassingen aan kunt doen. En we laten zien dat er één dieet is dat het risico op hart- en vaatziekten het meest verlaagt.
Met de inzichten uit dit artikel kun je bepalen of je een verhoogd risico loopt op hart- en vaatziekten (spoiler alert: met het ‘normale’ westers dieet van vooral ultrabewerkt en koolhydraatrijk voedsel loop je meer risico). Bovendien krijg je handvatten om het risico op deze ziekten te verminderen. Of, mocht je al patiënt zijn, om de kans op herhaling te verkleinen.
2. De leefstijl: bepalend voor het risico op hart- en vaatziekten
In dit hoofdstuk laten we zien dat hart- en vaatziekten vooral door leefstijlkeuzes worden veroorzaakt, en dat metabole disfunctie daarvoor een van de meest bepalende factoren is.
2.1 De leefstijl is de meest bepalende factor voor het risico op hart- en vaatziekten
Hart- en vaatziekten zijn voor het grootste deel geen genetische ziektes:
Hartinfarct De Interheart-studie uit 2004 liet zien dat de leefstijl meer dan 90 procent van het risico op een hartinfarct bepaalt. Dit cohortonderzoek (waarbij de gegevens van mensen langdurig worden verzameld, zie 2.2) volgde jarenlang groepen van in totaal 29.972 mannen en vrouwen. De onderzoekers concludeerden dat een aantal factoren het risico op een hartinfarct sterk vergroten. Bijna al deze factoren hangen samen met de leefstijl. Denk daarbij aan factoren zoals roken, diabetes, hoge bloeddruk, grote buikomvang, alcoholconsumptie en weinig beweging. Gezamenlijk bepaalden leefstijlfactoren 90 procent van het risico op een hartinfarct bij mannen en zelfs 94 procent bij vrouwen (Yusuf, 2004).
Herseninfarct Soortgelijke conclusies komen ook uit een review-studie (samenvattend onderzoek) over risicofactoren voor een herseninfarct. De onderzoekers concluderen “Door aanpassingen in de levensstijl zouden ongeveer 80 procent van de beroertes verminderd kunnen worden” (Allan, 2008). Een andere studie, de Interstroke-studie die gepubliceerd werd in The Lancet, rapporteert ongeveer hetzelfde: “Tien beïnvloedbare risicofactoren zoals voeding, alcoholgebruik en beweging zijn gezamenlijk geassocieerd met ongeveer 90 procent van het risico van een beroerte” (O’Donnell, 2016).
2.2 De grootste risicofactoren voor hart- en vaatziekten
Om vast te stellen wat de belangrijkste risicofactoren zijn maken onderzoekers gebruik van grootschalig observationeel onderzoek. Bij dit soort onderzoek wordt een grote groep mensen langdurig gevolgd, waarbij gekeken wordt naar verbanden tussen hun leefstijl en hart- en vaatziekten.
Voorbeelden van dergelijke studies zijn:
De (bovengenoemde) Interheart-studie, waar 29.972 mannen en vrouwen aan deelnamen.
De Women’s Health Study, met 28.024 vrouwen, die 21 jaar werden gevolgd (Dugani, 2021).
De Framingham Heart Study, met 14.428 mannen en vrouwen, gestart in 1948 en nog steeds lopend (O’Donnell, 2008).
De PURE studie, met 155.722 mannen en vrouwen verspreid over 21 landen (Yusuf, 2020).
De (bovengenoemde) Interstroke studie, waaraan 26.919 mensen deelnamen (O’Donnell, 2016).
Wat hebben deze vijf studies gemeen als het gaat om risicofactoren voor een hartinfarct of beroerte? Dat laten we zien in onderstaande tabel, gerangschikt naar wat mensen doen, wat ze hebben en wat je kunt meten.
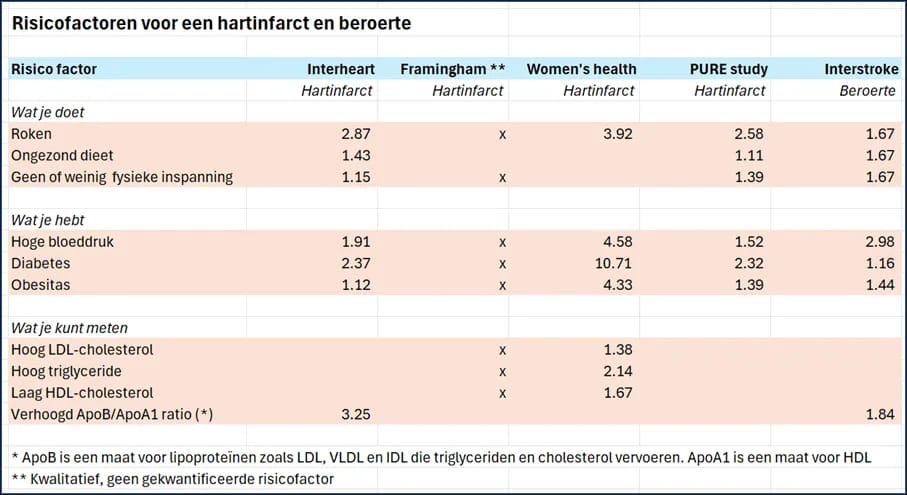
Er valt een aantal dingen op in deze analyse. Niet iedere studie rapporteert precies hetzelfde, maar er zijn veel overeenkomsten:
Wat je doet Zoals te verwachten is roken een grote risicofactor, gevolgd door een ongezond dieet en gebrek aan beweging.
Wat je hebt Drie aandoeningen die vaak nauw samenhangen, obesitas, een hoge bloeddruk en diabetes type 2, vergroten elk het risico op een hartinfarct. Daarbij is opvallend hoe gevaarlijk het hebben van diabetes is, waarbij de risicofactor vergelijkbaar is met roken.
Wat je kunt meten Een aantal bloedwaarden kan het risico in kaart brengen. Gunstig zijn lage triglyceride (bloedvetten) en een hoog HDL-cholesterol. Daarnaast is een hoog LDL-cholesterol een risicofactor.
2.3 Metabole disfunctie als centraal thema
Wat hebben veel van deze risicofactoren gemeen? Op roken na hebben ze veel te maken met wat we metabole disfunctie noemen.
Bij metabole disfunctie is de normale stofwisseling verstoord, waardoor het lichaam niet efficiënt energie kan produceren, opslaan of gebruiken. Dat kan zich uiten door een toename van gewicht, stijging van de bloeddruk en bloedsuikerniveau, en verandering in triglyceride- en HDL-cholesterol waarden, alsmede een verschuiving in de grootte van LDL-deeltjes (daarover later meer).
Metabole disfunctie is onder andere het gevolg van insulineresistentie en laaggradige ontsteking.
Insulineresistentie is een verminderde gevoeligheid van lichaamscellen voor het hormoon insuline. Hierdoor is er steeds meer insuline nodig om de suikerspiegel in het bloed op peil houden. Deze verhoogde concentratie insuline heeft nadelige effecten, zoals het vasthouden van natriumzout.
Bij chronische laaggradige ontsteking is het immuunsysteem continu licht geactiveerd, zonder dat je daar direct iets van merkt.
Laaggradige ontsteking en insulineresistentie versterken elkaar bovendien.
3. Hoe zit het met LDL-cholesterol?
We hebben gezien dat metabole disfunctie naast roken een zeer grote risicofactor is voor hart- en vaatziekten. Wat gebeurt er bij een vermoeden van hart- en vaatziekten? Veel patiënten krijgen van hun arts LDL-cholesterolverlagende medicijnen (bijvoorbeeld statines) voorgeschreven. En patiënten met een hoge bloeddruk een bloeddrukverlager. Daarnaast geven artsen vaak een stop-met-rokenadvies, een beweeg- en een dieetadvies. Wat echter vaak ontbreekt is een gesprek over metabole disfunctie. Terwijl bovenstaande studies duidelijk laten zien dat metabole disfunctie misschien wel de belangrijkste risicofactor is voor hart- en vaatziekten. In het vervolggesprek met de arts wordt bovendien vaak alleen nog over LDL gesproken.
Waarom heeft LDL-cholesterol zo’n centrale rol gekregen als het over hart- en vaatziekten gaat? Hoe goed werken LDL-cholesterolverlagende statines vergeleken met leefstijlinterventies?
3.1 Waarom staat LDL-cholesterol bekend als het slechte cholesterol?
Terwijl HDL-cholesterol bekend staat als het ‘goede’ cholesterol, wordt LDL-cholesterol het ‘slechte’ cholesterol genoemd. Dat heeft verschillende redenen. Ten eerste omdat LDL na een hartinfarct wordt aangetroffen in de bij zo’n infarct betrokken plaques (afzettingen) in de slagaderen.
Daarnaast is er ook een duidelijke relatie gevonden tussen de concentratie LDL-cholesterol in het lichaam en de kans op hart- en vaatziekten. Hoe hoger het LDL-cholesterol is (bijvoorbeeld door een genetische mutatie), hoe groter de kans op een infarct. En vice versa, hoe lager het LDL-cholesterol (bijvoorbeeld door gebruik van cholesterolverlagende medicatie) hoe kleiner de kans op een hartinfarct.
3.2 Naast het LDL-cholesterol niveau is de grootte van de LDL-deeltjes relevant
LDL-cholesterol is cholesterol dat vervoerd wordt in kleine pakketjes, genaamd LDL-deeltjes (Low-Density Lipoprotein). Van het LDL-cholesterol in het bloed kunnen twee dingen worden gemeten:
De massa van de cholesterol in de LDL-deeltjes (dat is de normale meting en wordt het niveau van de LDL-cholesterol of kortweg ‘LDL-cholesterol’ genoemd).
De grootte van de LDL-deeltjes waarmee het cholesterol in het bloed wordt vervoerd.
Wat onderzoek laat zien is dat niet alleen de cholesterol-massa ertoe doet, maar ook de grootte van de LDL-deeltjes. Daarbij vertegenwoordigen kleinere LDL-deeltjes een verhoogd risico. Enkele studies:
Hart- en vaatziekten Onderzoek laat zien dat mensen met kleine LDL-deeltjes meer risico op hart- en vaatziekten lopen dan mensen met grotere deeltjes (Liou, 2020, Pichler, 2018). Mensen met de kleinste LDL-deeltjes in hun bloed lopen zelfs drie tot vier keer meer kans op coronaire hartziekten dan mensen met de grootste LDL-deeltjes (Lamarche, 1997).
Langlevendheid Een Nederlandse studie, de Leiden Longevity-studie, onder kinderen van honderdjarigen, laat zien dat mensen met grote LDL-deeltjes langer leven. De onderzoekers vonden geen verband tussen het niveau van LDL-cholesterol in het bloed en langlevendheid (Vaarhorst, 2010).
Waar komen kleinere LDL-deeltjes vandaan? Uit onderzoek blijkt dat kleinere LDL-deeltjes samenhangen met metabole disfunctie. Enkele studies:
Metabole disfunctie heeft onder meer deze vier kenmerken: hoge nuchtere insuline, laag HDL-cholesterol, overtollig buikvet en een hoge bloeddruk. Onderzoek laat zien dat 100 procent van de vrouwen met deze vier kenmerken veel kleine LDL-deeltjes heeft, terwijl maar 6 procent van de vrouwen zonder deze kenmerken veel kleine LDL-deeltjes heeft (Selby, 1993).
Onderzoek laat zien dat koolhydraten in de voeding, vooral geraffineerde koolhydraten zoals witbrood, koekjes en frisdranken, bijdragen aan het vormen van meer van deze kleine LDL-deeltjes (Siri, 2005).
Doet dan alleen de grootte van LDL-deeltjes ertoe en het niveau van de LDL-cholesterol niet? Zo simpel is het niet. Iemand met een hoger LDL-cholesterolniveau in het bloed loopt nog steeds meer risico dan mensen met lager niveau (Otvos, 2011).
Daarom kan zowel het aanpakken van de grootte van de LDL-deeltjes (door het verbeteren van de metabole gezondheid) als het verlagen van het niveau van de LDL-cholesterol relevant zijn. Het LDL-cholesterol niveau wordt vaak aangepakt met statines.
3.3 Hoe effectief zijn statines vergeleken met leefstijlinterventies?
We gaan in dit artikel natuurlijk geen medisch advies geven. Dit artikel gaat over leefstijl en hart- en vaatziekten. Toch willen we een overweging meegeven: waar heb jij het meeste aan als patiënt?
Onderzoek naar leefstijlaanpassingen onder patiënten met coronaire hartziekten gepubliceerd in Journal of the American College of Cardiology (Maron, 2017) laat de onderstaande effecten zien op het sterfterisico (de cijfers zijn gebaseerd op ranges uit de studies Iestra, 2005 en Khera, 2016).
Stoppen met roken: 36-44% reductie sterfterisico.
Reductie overgewicht: 34% reductie sterfterisico.
Aanpassing dieet: 9-44% reductie sterfterisico.
Vermindering alcoholconsumptie: 20% reductie sterfterisico.
Meer fysieke beweging: 12-24% reductie sterfterisico.
Laten we deze resultaten vergelijken met het effect van het gebruik van statines bij mensen met coronaire hartziekten. Een meta-onderzoek met de resultaten van 21 studies laat zien dat het gebruik van statines de sterftekans met gemiddeld 14 procent verlaagt (met een range van 8% tot 33%) (Byrne, 2022).
Met de leefstijl lijkt dus een grotere reductie in het sterfterisico te kunnen worden bereikt dan met statines. Zoals de onderzoekers schrijven “Deze bevindingen benadrukken het belang van het bespreken van risicoreducties bij het nemen van goed geïnformeerde, klinische beslissingen met individuele patiënten”.
Oftewel, mochten patiënten openstaan voor leefstijlaanpassingen (en de veranderingen kunnen volhouden), dan kunnen zij met de leefstijl hun sterfterisico fors verder verkleinen. Voor alle duidelijkheid, we zeggen niet dat je alleen voor de leefstijl moet kiezen. De preventie van hart- en vaatziekten is een optelsom van de effecten van leefstijlverandering én medicatie.
Die leefstijlaanpassingen (naast stoppen met roken) gaan met name over het aanpakken van metabole disfunctie. Maar hoe stel je vast of je metabool gezond bent of niet?
4. Vaststellen van metabole disfunctie
We weten dat metabole disfunctie nauw samenhangt met (onder meer) insulineresistentie en laaggradige ontsteking. Van deze twee aandoeningen is insulineresistentie het eenvoudigst vast te stellen.
Bij insulineresistentie heeft het lichaam moeite om de ingenomen energie efficiënt te verwerken. Dat heeft niet alleen invloed op de bloedsuikerspiegel maar ook op andere processen die samen de energiehuishouding van het lichaam reguleren, zoals de vet- en eiwitstofwisseling. Door de verminderde gevoeligheid voor insuline produceert de alvleesklier steeds meer insuline om glucose naar de cellen te transporteren. Het verhoogde insulineniveau dat het resultaat is, kan leiden tot verstoringen van andere metabole processen zoals de opslag van vet in de lever en spieren en de regulatie van ontstekingsprocessen.
Insulineresistentie kan met de volgende vragen redelijk betrouwbaar worden vastgesteld:
Is er meer vet rond de buik (buikomvang > 102 cm mannen en > 88 cm vrouwen)?
Is de BMI hoger dan 25?
Is de bloeddruk verhoogd (bovendruk > 135 mm Hg, onderdruk > 85 mm Hg)?
Zijn er plekken met donkerder gekleurde huid (acanthosis nigricans) of steelwratjes op de huid in de nek, oksels of andere gebieden? (Tremel Barbato, 2012)
Is er sprake van polycysteus-ovariumsyndroom (PCOS) of een erectiestoornis?
Is er een familiegeschiedenis van hartziekten, hoge bloeddruk of diabetes type 2?
Is er sprake van het vasthouden van vocht in de zin van dikke enkels?
Daarnaast is er een aantal bloedwaarden die een arts kan laten testen en die wijzen op insulineresistentie:
Hoge nuchtere glucosewaarde (> 5.5 mmol/L)
Hoge nuchtere triglyceriden (> 1,7 mmol/L)
Laag HDL-cholesterol (mannen: < 1.03 mmol/L, vrouwen: < 1.29 mmol/L).
Bij een ‘ja’ op een van de vragen of bij een van de vermelde bloedwaarden is er waarschijnlijk insulineresistentie. Bij twee keer een ‘ja’ of bloedwaarde is de patiënt vrijwel zeker insulineresistent (Bikman, Why we get sick, 2020, p. xviii).
Om met volledige zekerheid insulineresistentie vast te stellen zijn meer bloedwaarden nodig. Hieronder enkele van de meest voorkomende methodes om insulineresistentie direct te testen met de daarbij behorende gezonde waarden:
Oplopende HbA1c waarde: > 40 mmol/mol.
Nuchtere insulinemeting: > 6 uU/ml.
HOMA-IR index: de index wordt berekend uit metingen van de nuchtere glucose en nuchtere insuline. Een waarde boven de 1,5 past bij insulineresistentie.
De orale glucosetolerantietest: insuline > 30 uU/ml, 1 tot 2 uur na de inname van een glucoseoplossing (75 gram).
Verhoogde ALAT en GGT waarden: >40 U/l. Dit wijst op leververvetting.
Een bij herhaling verhoogd aantal witte bloedcellen (leucocyten > 7) en een licht verhoogd CRP (> 1) is een signaal voor chronische ontsteking, dat vaak gepaard gaat met insulineresistentie.
Als je insulineresistentie vaststelt, wat is dan bekend over een effectieve aanpak om ervan af te komen? Om die vraag te beantwoorden moeten we eerst weten hoe de leefstijl zorgt voor laaggradige ontstekingen, insulineresistentie en daarmee dus metabole disfunctie.
5. Hoe de leefstijl bijdraagt aan metabole disfunctie
Bij hoe de leefstijl aan metabole disfunctie bijdraagt speelt een groot aantal factoren een rol. Twee belangrijke zijn voeding en beweging. Daarnaast zijn er nog andere factoren.
Voeding
In de afgelopen 50 jaar is de consumptie van ultrabewerkt voedsel rijk aan geraffineerde vetten, suikers en witmeel sterk toegenomen. 61 procent van de energie-inname van de gemiddelde Nederlander bestaat nu uit dit industrieel geproduceerde voedsel (Vellinga, 2022). Voorbeelden van ultrabewerkt voedsel zijn fastfood zoals pizza, broodje hamburger en een kapsalon, maar ook ‘gewoon’ supermarktbrood, zonnebloem- en raapzaadolie, melkvervangers, ontbijtgranen, vele soorten broodbeleg, vleesvervangers, fris- en light-dranken.
Het eten van ultrabewerkt voedsel heeft veel negatieve effecten op onze gezondheid. Een Franse studie (Rico-Campa, A., 2019) waarbij 20.000 mensen 15 jaar lang zijn gevolgd liet sterke verbanden zien tussen de consumptie van ultrabewerkt voedsel en verhoogde risico’s op diabetes type 2, hart- en vaatziekten, kanker, depressie en maag- en darmstoornissen. De deelnemers aan de studie die de meeste ultrabewerkte voedingsmiddelen aten en dronken hadden een 62 procent hoger sterfterisico vergeleken met degenen die het minste hiervan consumeerden.
Ultrabewerkt voedsel stimuleert chronische ontstekingen in het lichaam. Geraffineerde vetten en koolhydraten kunnen voor oxidatieve stress zorgen, waardoor ontstekingsprocessen worden geactiveerd (Dickinson, 2008). Een ander voorbeeld van hoe ultrabewerkt voedsel zorgt voor ontstekingen is door de hogere niveaus van schadelijke geavanceerde glycatie-eindproducten (AGE’s) die ontstaan als eiwitten en vetten in het productieproces worden blootgesteld aan suikers (Geng, 2023).
De ontstekingen dragen bij aan insulineresistentie. Daarnaast zorgt het eten van veel ultrabewerkt voedsel met veel toegevoegde suikers voor insulinepieken in het bloed. De langdurige blootstelling aan dergelijke pieken leidt er uiteindelijk toe dat de cellen in het lichaam insulineresistent worden.
De ultieme studie die het nadelige effect van ultrabewerkt voedsel aantoonde (Hall, 2019) liet zien dat mensen die ultrabewerkt voedsel eten dagelijks zo’n 500 kcal per dag (in de vorm van meer suiker en vet) meer aten dan mensen die dezelfde verhouding aan koolhydraten, eiwitten, vetten, suiker, zout en vezels aten. De studie toonde wetenschappelijk zeer goed onderbouwd aan dat niet zozeer de verhouding van de macronutriënten belangrijk is voor de energie-inname, maar dat de mate waarin het voedsel bewerkt is maakt dat mensen er (onnodig) veel van eten.
Beweging
Het ontbreken van fysieke activiteit hangt samen met een hoger niveau van ontstekingswaarden, zoals van CRP (C-reactief proteïne) (Furman, 2019). Spieren die belast worden door lopen, rennen of het gebruik van kracht geven stofjes (zoals myokines) af die chronische ontstekingen verminderen. De vermindering van ontstekingen helpt bij het verbeteren van de werking van insuline, waardoor de insulinegevoeligheid wordt verbeterd.
Daarnaast kan regelmatige fysieke activiteit ervoor zorgen dat spieren onafhankelijk van insuline glucose opnemen, wat helpt om de bloedsuikerspiegel stabiel te houden en het risico op insulineresistentie te verminderen (Kumar, 2019).
Overige factoren
Er is een groot aantal andere factoren die bijdragen aan laaggradige ontsteking en insulineresistentie en daarmee aan metabole disfunctie:
Roken Rokers hebben een significant hogere insulinepiek in hun bloed als zij koolhydraten eten dan niet-rokers.
Alcohol Overmatig alcoholgebruik verhoogt het risico op insulineresistentie door leververvetting, ontstekingsreacties in het lichaam en een verstoorde hormoonhuishouding.
Gebrek aan slaap Eén week te weinig slaap maakt ons lichaam al 30 procent meer insulineresistent. Twee dagen de helft korter slapen dan normaal kan zelfs gezonde mensen insulineresistent maken.
Chronische stress Stress leidt tot een verhoogde cortisol, wat bijdraagt aan eetlust, verhoging van de bloedsuikers, inflammatie en daarmee aan insulineresistentie en metabole disfunctie.
Milieuverontreiniging De afgelopen 200 jaar werd gekenmerkt door een enorme toename van de blootstelling aan verschillende schadelijke stoffen, zoals door luchtverontreiniging, van gevaarlijk afval en van industriële chemicaliën (zoals PFAS). Elk jaar worden er naar schatting 2.000 nieuwe chemicaliën geïntroduceerd in dagelijkse producten zoals voedsel, persoonlijke verzorgingsproducten, medicijnen, huishoudelijke schoonmaakmiddelen en bestrijdingsmiddelen voor de landbouw. Deze chemicaliën kunnen ook de ontstekingsprocessen bevorderen.
We weten nu dat onze westerse leefstijl metabole disfunctie veroorzaakt. Wat kun je eraan doen?
6. Effectieve interventies om metabole disfunctie en hart- en vaatziekten aan te pakken
Met leefstijlaanpassingen kun je metabole disfunctie aanpakken en het risico op hart- en vaatziekten verminderen. Denk daarbij aan gezonder gaan eten, voldoende slapen, meer ontspannen en meer bewegen (inclusief minder zitten). Al deze aanpassingen bevorderen de gevoeligheid voor insuline en verminderen chronische ontsteking.
Van deze aanpassingen zijn voeding en beweging het meest direct te beïnvloeden. In dit artikel gaan we op het onderwerp voeding in. Elders op onze site vind je handvatten voor de andere leefstijlpijlers.
6.1 Wat is goede voeding?
Een aantal dingen kun je doen om metabole disfunctie met voeding aan te pakken:
Verminder de inname van ultrabewerkt voedsel. Een eerste stap bestaat uit het niet meer drinken van suikerhoudende dranken (zoals frisdranken), het verminderen van de consumptie van producten met toegevoegde suikers en geraffineerd zetmeel (zoals ontbijtgranen, koekjes, snoep en sauzen) en het minderen van ontstekingsbevorderende zaadoliën (zonnebloemolie, raapzaadolie, sojaolie etc.).
Kies voor voeding die minder suikerpieken veroorzaakt. Een aantal voedingsmiddelen veroorzaakt hoge suikerpieken en vergroot daardoor de insulineresistentie. Dat noemen we voedingsmiddelen met een hoge glycemische lading. De voeding bevat veel koolhydraten die bovendien snel vrijkomen. Denk aan witbrood, koekjes en vruchtensappen. Volwaardige, natuurlijke voeding geeft minder insulinepieken. Denk daarbij aan dierlijke producten zoals vlees, vis, melk en eieren, bepaald fruit zoals appels, blauwe bessen, olijven en avocado’s, bepaalde groenten waaronder broccoli, sla en wortelen, en noten zoals walnoten en cashewnoten. In deze tabel vind je de glycemische lading van meer dan honderd voedingsmiddelen.
Beperk het aantal eetmomenten. Het vermijden van tussendoortjes wordt makkelijker als iemand minder koolhydraten eet. Na het eten of drinken van veel (geraffineerde) koolhydraten volgt namelijk eerst een snelle glucose- en insulinepiek en daarna een daling van de bloedglucose. Deze glucosedip kan gepaard gaan met trek in snel te verteren koolhydraten. Door geraffineerde koolhydraten en industriële oliën (zoals zonnebloemolie) te vermijden vermindert het hongergevoel. Na het verdwijnen van de trek volstaan twee tot drie volwaardige maaltijden per dag.
Beperk de voedselinname tot een tijdsperiode van zes tot acht uur per dag. Door een langere vastenperiode in te bouwen komt je lichaam beter toe aan het verbranden van vet. Dat kan je doen door bijvoorbeeld het ontbijt over te slaan, je eet van 12.00 tot 18.00 uur, waardoor je op zo’n dag maar 6 uur eet en dus 18 uur vast. Let er in dit beperkte eet-‘window’ wel op dat je alle essentiële voedingsstoffen binnenkrijgt.
Beperk de hoeveelheid koolhydraten. Afhankelijk van hoe insulineresistent iemand is, is er in meer of mindere mate ruimte voor volkorenproducten, zetmeelhoudende groenten, fruit en honing. Om te bepalen hoeveel (of weinig) koolhydraten iemand aankan is een continue glucosemeter handig. Als na een maaltijd de glucosestijging groter is dan 1,6 mmol/l is het raadzaam de koolhydraten verder te beperken. Voor veel (pre)diabetes-patiënten vergt dat dat zij koolhydraten beperken tot minder dan 50 gram per dag.
Weinig mensen zullen het vanuit het oogpunt van de (on)gezondheid oneens zijn met het advies om ultrabewerkt voedsel te beperken en te kiezen voor onbewerkte, verse producten. Maar hoe zit het met onze aanbeveling om de hoeveelheid koolhydraten te beperken? Is daar bewijs voor?
6.2 Bewijs voor het belang van het beperken van koolhydraatconsumptie
Recent is een overkoepelend onderzoek of umbrella review (Chatzi, 2024) gepubliceerd dat al het onderzoek over diëten en hun effect op het risico voor hart- en vaatziekten op een rij zet. Het betreft onderzoeken bij mensen die een verhoogd risico lopen op een hartinfarct of beroerte. In de studie zijn 25 meta-analyses met elk meerdere gerandomiseerde studies met controlegroep (RCT’s) samengevoegd in één overzicht.
Het effect werd geanalyseerd van 26 risicofactoren waaronder onder meer triglyceride, HDL- en LDL-cholesterol, BMI, bloeddruk, HbA1C, nuchtere glucose en nuchtere insuline. De onderzoekers concluderen dat van alle onderzochte diëten het ‘laag koolhydraten dieet’ het grootste effect had op de risicofactoren. Bij dat dieet wordt het totaal aantal koolhydraten beperkt, met een focus op het terugdringen van geraffineerde koolhydraten (denk aan witbrood, witte rijst, pasta, koekjes, gebak, snoep en frisdranken). Zie het overzicht in onderstaande tabel.
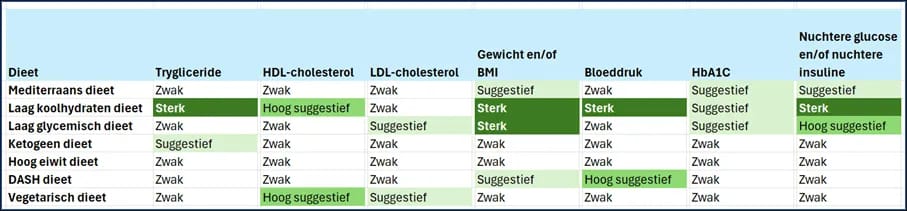
We hebben in dit hoofdstuk gezien dat het beperken van ultrabewerkt voedsel en verminderen van (geraffineerde) koolhydraten kan helpen om de metabole gezondheid te verbeteren en de kans op hart- en vaatziekten te verminderen.
Maar wat gebeurt er als je de inname van koolhydraten beperkt? Als mens halen we onze energie uit drie type voedingsstoffen: koolhydraten, eiwitten en vet. Als we koolhydraten verminderen gaan we bijna automatisch meer vet eten. Want er zit een natuurlijk maximum aan je eiwitinname. Is meer vet niet gevaarlijk? Worden we niet al jaren gewaarschuwd voor te veel vet eten?
7. Hoe zit het dan met vet, dat is toch gevaarlijk?
Traditioneel wordt gedacht dat een dieet met veel vet leidt tot een verhoogde LDL-cholesterol, wat op zijn beurt leidt tot vetophopingen in de bloedvaten, waardoor het risico op hart- en vaatziekten toeneemt. Dit heeft geleid tot het advies om minder vet te eten.
7.1 De oorsprong van het laag-vet-dieetadvies: epidemiologisch onderzoek
De ‘minder vet’-aanbeveling is gebaseerd op de dieet-hart-hypothese van onderzoeker Ancel Keys uit de jaren 50 van de vorige eeuw. Keys ontwikkelde de hypothese in zijn Vijf Landen Studie en evalueerde de hypothese in zijn veel bekendere Zeven Landen Studie. In de laatste van deze twee epidemiologische studies, gestart in 1958, onderzocht hij de eetgewoontes, leefstijl en gezondheid van mensen in zeven verschillende landen (waaronder Nederland).
Keys concludeerde dat er een verband bestaat tussen de consumptie van verzadigd vet en de aanwezigheid van coronaire hartziekten. Zijn werk vormde de basis voor het advies om de inname van verzadigd vet te verminderen om hartziekten te voorkomen. Ten onrechte wordt soms gezegd dat het onderzoek van Keys ook een relatie aantoonde tussen de inname van cholesterol en/of vet en de kans op hart- en vaatziekten. Dat liet de Zeven Landen Studie juist niet zien.
7.2 Wat voor vetten zijn er en vormen ze een risico voor hart- en vaatziekten?
Er zijn verschillende vetten, met elk hun eigen effect op hart- en vaatziekten. We bespreken ze hieronder:
Enkelvoudig onverzadigd vet
Enkelvoudig onverzadigd vet bevindt zich in olijfolie en avocado’s. Van dit type vet is in een aantal studies (bijvoorbeeld Guasch-Ferré, 2017) aangetoond dat ze het risico op hart- en vaatziekten doen afnemen.
Meervoudig onverzadigd vet
Meervoudig onverzadigd vet komt voor in vette vis, noten en zaden en in industrieel geproduceerde oliën zoals zonnebloemolie. In dit vet zitten de essentiële vetzuren omega 3 en omega 6. Omega 3 zit vooral in vette vis, lijnzaad en walnoten. Omega 6 zit in zonnebloemolie, sojaolie en noten.
Zowel omega 6- als omega 3-vetzuren verlagen het risico op hart- en vaatziekten. De omega 6-vetzuren werken voornamelijk door het verlagen van LDL-cholesterol terwijl de omega 3-vetzuren triglyceriden verlagen, de bloedstroom en functie van het hart en de bloedvaten bevorderen, en trombose en ontsteking reguleren (Djuricic, 2021).
Ons westerse dieet is rijk aan industrieel geproduceerde oliën met veel omega 6 (zoals zonnebloemolie). Daardoor is er al snel sprake van een onbalans tussen omega 6 en 3. Een overmaat aan omega 6 vergroot het risico op hart- en vaatziekten (Zhang, 2024). Dat pleit ervoor om de consumptie van dergelijke zaadoliën te beperken.
Verzadigd vet
Verzadigd vet bevindt zich voornamelijk in dierlijke producten zoals boter, kaas en vlees, en in sommige plantaardige bronnen zoals kokosolie. De vetten zijn bij kamertemperatuur vaak vast.
Rond verzadigd vet bestaat de meeste controverse. De WHO beveelt aan om de consumptie van verzadigd vet te beperken tot 10 procent van de totale calorie-inname. Het advies is gebaseerd op een aantal systematische reviews van meerdere gerandomiseerde studies (RCT’s) en heeft volgens de WHO ‘moderate’ bewijskracht (WHO).
Op het WHO-rapport is veel kritiek gekomen. Een voorbeeld is de onderstaande reactie van een groep wetenschappers (Astrup, 2019).
Niet alle verzadigde vetzuren zijn gelijk Verschillende verzadigde vetzuren hebben uiteenlopende effecten op de gezondheid. Grasgevoerd vlees bevat bijvoorbeeld meer vetzuren zoals omega-3 en heptadecaanzuur dan graangevoerd vlees. Deze vetzuren staan in verband met een lager risico op hartziekten.
Voedingsbron en context zijn belangrijk Het effect van verzadigde vetten hangt af van de voedingsbron. Veel van de gebruikte onderzoeken kijken naar geïsoleerde vetten, maar het totale voedingspatroon en de voedingsmatrix (zoals zuivel, vlees of chocolade) spelen een grotere rol in het risico op hart- en vaatziekten dan alleen het vetgehalte.
LDL-cholesterol als risicofactor is niet volledig betrouwbaar LDL-cholesterol wordt door de WHO gebruikt als maatstaf voor hartziekterisico, maar niet alle LDL-deeltjes zijn even schadelijk. Vooral kleine LDL-deeltjes verhogen het risico. Verzadigde vetten verhogen vaak de LDL-deeltjesgrootte, wat dus niet noodzakelijk wijst op een verhoogd risico op hartziekten.
Kortom, de wetenschappers zijn er nog niet uit. Wat moet je dan als burger of arts?
De ervaring in de praktijk laat zien dat de inname van verzadigd vet bij sommige mensen helemaal geen effect op het LDL-cholesterol heeft, terwijl artsen bij anderen een stijging van het LDL van 3.0 naar 7.0 zien.
Alles samenvattend is het daarom niet zonder meer verstandig om elke vorm van koolhydraten te vervangen door willekeurig welk vet. Het meest gunstige effect mag verwacht worden van het vervangen van geraffineerde koolhydraten door een combinatie van eiwitten, enkelvoudig onverzadigd vet en omega 3-vetten. Kortom vervang fastfood door vis, bereid in olijfolie en eet grasgevoerd vlees.
8. Conclusie
De wetenschap toont aan dat het risico op hart- en vaatziekten voor een groot deel (tot 90 procent) bepaald wordt door leefstijlkeuzes. Waarbij naast roken, slapen en ontspanning ook wat je eet en hoeveel je beweegt belangrijke risicofactoren zijn.
In Nederland eet de gemiddelde persoon te veel (ultra)bewerkt voedsel, te weinig groente (en fruit) en vis. We bewegen te weinig en zitten te veel. Daardoor loopt iedereen die naar eigen inzicht ‘gezond’ eet al snel een verhoogd risico op hart- en vaatziekten.
Het gemiddelde Nederlandse dieet bestaat voor 61 procent van onze calorieën uit ultrabewerkt voedsel, en we eten veel geraffineerde koolhydraten met een hoge glycemische lading. Dat voedingspatroon draagt bij aan metabole disfunctie en een verhoogde kans op hart- en vaatziekten. De eerste effecten van het dieet merk je in de vorm van overtollig buikvet, vermoeidheid na maaltijden, trek in suikerhoudend voedsel en moeite om gewicht te verliezen.
Herken je dit bij jezelf, dan loop je een vergrote kans op een hartinfarct of herseninfarct. Laat daarom je bloedwaarden meten en overweeg om ultrabewerkt voedsel te vermijden (geen snoep, kant-en-klaarmaaltijden, sauzen uit potjes, frisdranken etc.), kies voor voeding met een lage glycemische lading (vermijd witbrood, witte rijst en vruchtensappen), probeer tussendoortjes te laten staan en verminder de hoeveelheid zetmeelrijke koolhydraten (zoals aardappelen, rijst, tarwe etc.) en vervang ze door gezonde koolhydraten uit groente (bijvoorbeeld boerenkool, andijvie en broccoli) en in iets mindere mate fruit.
Minder ultrabewerkt en minder koolhydraten. Dat betekent vrijwel automatisch dat je meer vet gaan eten. Dat hoeft geen probleem te zijn als je kiest voor enkelvoudig onverzadigd vet (olijfolie, avocado) en omega 3-vetten (vette vis, walnoten en grasgevoerd vlees).
Onderzoek laat zien dat LDL-cholesterol een risicofactor is voor het sterven aan hart- en vaatziekten en dat statines de kans op sterfte enigszins kunnen verminderen. Er zijn echter andere maatregelen die de kans op sterfte nog veel verder kunnen terugdringen, namelijk verandering van leefstijl. Mocht je daarom als zorgverlener of patiënt genoegen nemen met enkel het inzetten van statines, dan laat je een grote kans liggen. Met leefstijlverandering is veel meer te bereiken dan met medicijnen alleen.
Ten slotte, geen mens is hetzelfde. Wat we in dit artikel beschrijven is wat volgens onderzoek voor grote groepen mensen werkt. De informatie is geen medisch advies voor individuele mensen. Wij adviseren niet om een bestaande behandeling te veranderen. We raden iedereen met chronische aandoeningen aan om zich over hun behandeling en hun leefstijl goed door bevoegde medische professionals te laten adviseren.
Veel gestelde vragen (F.A.Q.)
Webinar leefstijl en hart- en vaatziekten door cardioloog Jeroen Lammers
Meer lezen:
Auteur Jaap Versfelt; medisch reviewer drs Jeroen Lammers, cardioloog
Nieuwsbrief
Ontvang tips, nieuwe artikelen en inspiratie voor een gezondere leefstijl.
